Описание рентгеновского снимка легких. "Атлас рентгеновских снимков с описанием" Коломак В.А."Оренбургский областной медицинский колледж" г. Оренбург
Начинающие рентгенологи часто сталкиваются с проблемой отсутствия методической литературы. Книги старых авторов не переиздаются, современные, в значительной степени, посвящены высоким технологиям и редко - насущным вопросам ежедневной, рутинной работы.
Данный материал, подготовлен по просьбе начинающих коллег и содержит схемы анализа рентгенограмм и протоколирования рентгенологических исследований. Он открывает новый раздел сайта, в котором будут публиковаться методические рекомендации, необходимые в повседневной работе врача-рентгенолога.
Приглашаем Вас принять участие в формировании раздела "В помощь начинающему рентгенологу", определив направление его дальнейшего развития. Ждем Ваших откликов и пожеланий.
План изучения (схема описания) обзорной рентгенограммы грудной клетки
- Проекция снимка (передняя или задняя прямая, правая или левая боковая, передняя или задняя косая: 1-ая или 2-ая).
- Особые условия рентгенографии (в положении больных сидя или лежа из-за тяжести их состояния; с дыхательной динамической нерезкостью изображения у больных без сознания и т.п.).
- Состояние мягких тканей грудной клетки (объем, структура, наличие инородных тел или свободного газа после травм и т.п.).
- Состояние скелета грудной клетки и плечевого пояса (положение, форма, величина и структура костей: ребер, грудины, видимых шейных и грудных позвонков, ключиц, лопаток, головок плечевых костей; состояние ядер окостенения и зон роста у детей и молодых людей).
- Сравнительная оценка легочных полей (площадь, форма, прозрачность). При обнаружении симптомов патологии (обширное или ограниченное затемнение или просветление, очаги, круглая или кольцевидная тень) подробное описание их положения, формы, размеров, плотности тени, структуры, контуров.
- Состояние легочного рисунка (распределение элементов, архитектоника, калибр, характер контуров).
- Состояние корней легких (положение, форма, размеры, структура, контуры элементов, наличие дополнительных образований).
- Состояние средостения (положение, форма и ширина его в целом и характеристика отдельных органов).
- Рентгеноморфометрия.
- Рекомендации.
План изучения (схема описания) рентгенограмм костей
- Область исследования.
- Проекция снимка (прямая, боковая, аксиальная, тангенциальная, специальная, дополнительная или нестандартная у тяжелого больного).
- Оценка качества снимка (физико-технические характеристики: оптическая плотность, контрастность, резкость изображения; отсутствие артефактов и вуали).
- Состояние мягких тканей (форма, объем, интенсивность и структура тени, наличие инородных тел или свободного газа после травм и т.п.).
- Положение кости (обычное, смещение вследствие вывиха или подвывиха).
- Величина и форма кости (нормальная, укорочение или удлинение, утолщение вследствие рабочей гипертрофии или гиперостоза, истончение вследствие врожденной гипоплазии или приобретенной атрофии, искривление, вздутие).
- Наружные контуры кости с учетом анатомических особенностей (ровные или неровные, четкие или нечеткие).
- Кортикальный слой (нормальный, истончен или утолщен за счет гиперостоза или эностоза, непрерывный или прерывистый за счет деструкции, остеолиза или перелома).
- Костная структура (нормальная, остеопороз, остеосклероз, деструкция, остеонекроз, секвестрация, остеолиз, кистовидная перестройка, нарушение целостности).
- Рентгеноморфометрия.
- Рентгенологическое (клинико-рентгенологическое) заключение.
- Рекомендации.
План изучения (схема описания) рентгенограмм суставов
- Область исследования.
- Проекция снимка (прямая, боковая, аксиальная, специальная, дополнительная или нестандартная у тяжелого больного).
- Оценка качества снимка (физико-технические характеристики: оптическая плотность, контрастность, резкость изображения; отсутствие артефактов и вуали).
- Состояние мягких тканей (форма, объем, интенсивность тени, структура, наличие инородных тел или газа после травм и т.п.).
- Состояние рентгеновской суставной щели (нормальной ширины, деформирована, сужена равномерно или неравномерно, расширена равномерно или неравномерно, затемнена вследствие обызвествлений или наличия выпота, содержит дополнительные образования: костные отломки, инородные тела, костные или хрящевые фрагменты - суставные мыши).
- Ростковые зоны и ядра окостенения у молодых людей (соответствие возрасту, положение, форма и величина).
- Величина и форма суставных концов (нормальная, утолщение или атрофия, вздутие, уплощение, грибовидная деформация и т.п.).
- Конгруэнтность (соответствие друг другу) суставной впадины и суставной головки.
- Положение суставных концов (нормальное, смещение вследствие вывиха или подвывиха с указанием направления).
- Контуры замыкательных пластинок эпифизов (непрерывные или прерывистые, ровные или неровные, четкие или нечеткие, утолщенные или истонченные).
- Структура подхрящевого (субхондрального слоя) (нормальная, остеопороз, остеосклероз, деструкция, секвестрация, кистовидная перестройка).
- Костная структура эпифизов и метафизов (нормальная, остеопороз, остеосклероз, деструкция, остеонекроз, секвестрация, остеолиз, кистовидная перестройка, нарушение целостности).
- Реакция надкостницы (отсутствует, имеется: линейная или отслоенная, бахромчатая, слоистая или "луковичная", спикулы или игольчатая, периостальный козырек, смешанная).
- Рентгеноморфометрия.
- Рентгенологическое (клинико-рентгенологическое) заключение.
- Рекомендации.
План изучения (схема описания) рентгенограмм позвоночника
- Область исследования.
- Проекция снимка (прямая, боковая, косая, другие).
- Оценка качества снимка (физико-технические характеристики: оптическая плотность, контрастность, резкость изображения; отсутствие артефактов и вуали).
- Состояние мягких тканей, особенно пара - и превертебральных (форма, объем, интенсивность и структура тени).
- Выраженность физиологических (лордоз, кифоз) и наличие патологических (сколиоз, кифоз) изгибов.
- Состояние позвонков:
- тела (положение, форма, величина, контуры, структура, ядра окостенения у молодых людей);
- дужки (положение, форма, величина, контуры, структура);
- отростки (положение, форма, величина, контуры, структура, ядра окостенения у молодых людей).
- Состояние межпозвоночных суставов (дугоотросчатых, унковертебральных; в грудном отделе - реберно-позвоночных и реберно-поперечных).
- Состояние межпозвоночных дисков (рентгеновских межпозвоночных промежутков) (форма, высота, структура тени).
- Состояние позвоночного канала (форма и ширина).
- Состояние других видимых отделов скелета.
- Рентгеноморфометрия (при функциональных исследованиях, сколиозе и т.п.).
- Рентгенологическое (клинико-рентгенологическое) заключение.
- Рекомендации.
План изучения (схема описания) обзорных рентгенограмм черепа
- Проекция снимка (свыше 20 обзорных и специальных проекций).
- Оценка правильности укладки (по критериям для каждой проекции).
- Оценка качества снимка (физико-технические характеристики: оптическая плотность, контрастность, резкость изображения; отсутствие артефактов и вуали).
- Форма и размеры черепа в целом.
- Соотношение мозгового и лицевого отделов.
- Состояние мягких тканей в области мозгового черепа (форма, объем, интенсивность и структура тени).
- Состояние свода черепа (форма и размеры; толщина и структура костей, состояние наружной и внутренней пластинок и губчатого слоя; положение и состояние швов; состояние сосудистых борозд, венозных выпускников, пахионовых ямок; выраженность "пальцевых вдавлений"; пневматизация лобных пазух).
- Состояние основания черепа (конфигурация и размеры; границы и контуры передней, средней и задней черепных ямок; размеры углов основания черепа; состояние турецкого седла; пневматизация костей; состояние естественных отверстий в области основания черепа и пирамид височных костей).
- Наличие обызвествлений в области черепа и анализ их тени (физиологические или патогенные).
- Общий обзор лицевого отдела черепа (форма, величина).
- Состояние мягких тканей в области лицевого черепа (форма, объем, интенсивность и структура тени).
- Состояние глазниц (форма, величина, контуры).
- Полость носа и грушевидное отверстие (положение, форма, величина, пневматизация, состояние носовых раковин).
- Состояние клеток решетчатого лабиринта (положение, форма, величина, контуры, пневматизация).
- Состояние верхнечелюстных пазух (положение, форма, величина, контуры, пневматизация).
- Состояние видимых отделов челюстей и зубов.
- Рентгеноморфометрия.
- Рентгенологическое (клинико-рентгенологическое) заключение.
- Рекомендации.
План изучения (схема описания) рентгенограмм с контрастированием органов мочевыделительной системы
- Условия проведенного исследования (вид, концентрация, количество и способ введения контрастного вещества; количество, проекция и последовательность снимков; положение больного, дыхательные пробы, другие условия).
- Оценка качества снимка (качество подготовки больного к исследованию; физико-технические характеристики: оптическая плотность, контрастность, резкость изображения; отсутствие артефактов).
- Состояние видимых отделов скелета.
- Состояние окружающих мягких тканей и соседних органов.
- Контуры больших поясничных мышц, в сравнении с обеих сторон (определяются или нет; ровные, неровные; четкие, нечеткие).
- Положение почек.
- Форма почек.
- Размеры почек.
- Контуры почек.
- Интенсивность и структура тени почек.
- Наличие дополнительных теней в проекции мочевых путей и других органов забрюшинного пространства и брюшной полости, подозрительных на конкременты, петрификаты, опухоли и т.п.
- Сравнительная оценка выделения контрастного вещества почками (сроки и выраженность нефрографической фазы, сроки и характер заполнения контрастом полостных систем).
- Положение, форма и размеры чашечек и лоханок.
- Положение, форма, контуры и ширина просвета различных отделов мочеточников.
- Степень и характер заполнения мочеточников контрастным веществом.
- Положение, форма, величина мочевого пузыря.
- Контуры и структура тени мочевого пузыря.
- Рентгеноморфометрия.
- Рентгенологическое (клинико-рентгенологическое) заключение.
- Рекомендации.
Перед выполнением рентгеновских снимков (РС) обязательно проводится полное ортопедическое обследование, поскольку рентгенологический диагноз не всегда совпадает с клиническим.
Общие правила выполнения РС применимы и для коленного сустава (КС), к ним относятся следующие:
Необходимо выполнять РС как минимум в двух ортогональных проекциях, соблюдая правильность укладки
Не следует пытаться интерпретировать некачественные снимки
Если пациент не спокоен или испытывает боль- выполняется анестезия
В сомнительных случаях могут быть полезными снимки контралатерального сустава -важно соблюдать центрирование на интересующей области и кадрирование с захватом всех смежных структур.
Наиболее частые находки на РС коленных суставов - вторичные дегенеративные изменения такие как остеофиты, склероз субхондральной кости. Остеофиты располагаются на верхушках надколенника, сезамовидных костях, над желобом бедра и по границе хряща, в межмыщелковой ямке и около мыщелков большеберцовой кости. Частой находкой является увеличение объема мягких тканей, скопление суставной жидкости (определяется по смещению тени инфрапателлярного жирового тела), кальцификаты в проекции передней крестовидной связки (ПКС). Для оценки межмыщелковой ямки выполняются РС в специальной укладке, так, чтобы лучи проходили перпендикулярно мыщелкам бедра.
Реже встречаются признаки расслаивающего остеохондрита (видны в прямой проекции), авульсии сухожилия длинного разгибателя пальцев, отрыва места прикрепления передней связки надколенника (видны в боковой проекции в состоянии гиперфлексии КС).
При оценке вальгусной деформации бедра правильность укладки в прямой проекции контролируют по срединному положению коленных чашек. Нормальный наружный угол между осью бедра и линией, проведенной через оба мыщелка - 90 - 95°. Для исключения ошибочного диагноза вальгусной деформации голени, заподозренной на снимках с пронацией конечностей, выполняют РС голени в прямой проекции, располагая стопу в саггитальной плоскости. Нормальный угол между осью голени и прямой, проведенной через суставные поверхности голени, составляет около 90°.
При вывихе надколенника выполняют снимки в прямой проекции, причем нормальное расположение коленной чашки в проекции межмыщелкового желоба не исключает вывих 1 - 2 степени. Можно оценить медиальное смещение бугристости большеберцовой кости, контролируя правильность выполнения прямой проекции по положению плюсны. Для оценки желоба и привычного положения надколенника выполняют контурную проекцию КС.
Рентген не является экспертным методом для постановки диагноза -разрыв ПКС, он лишь позволяет выявить вторичные изменения. Однако, для выполнения корригирующих операций с остеотомией проксимальной части большеберцовой кости, необходимо проводить рентгенографию для определения угла наклона плато большеберцовой кости относительно ее оси, который в норме составляет 20 - 25°. Нормальный угол наклона плато не исключает разрыва ПКС. Перед выполнением ТТО вычисляют угол коррекции, т.е.угол между перпендикуляром к плато и прямой, проходящей вдоль связки надколенника.
Наиболее частыми ошибками в интерпретации РС являются: интерпретация ямки прикрепления длинного разгибателя пальцев или подколенной мышцы как патологического дефекта; ложная оценка угла наклона плато большеберцовой кости за счет ротации голени или неправильной центровки луча, попытки исключить диагнозы разрыва ПКС или медиального вывиха надколенника по РС, принятие ростовых зон за линии перелома.
У собак с частичным разрывом передней крестовидной связки бывает сложно выявить СПВЯ, поэтому возникает необходимость в использовании высококачественных рентгеновских снимков с целью обнаружения изменений в суставе и, часто, ранних признаков дегенеративного заболевания суставов Котельников Г.П., Куропаткин Гн., Пивоваров М.В. Формы посттравматической нестабильности коленного сустава // Ортопедия, травматология и протезирование. - 2011. - №9. - С. 5-9..
Рентгеновские снимки коленного сустава принципиально нужно изготовлять в двух плоскостях -- в передне-задней проекции и боковой. Если сустав фиксирован в положении небольшого сгибания, то нужно повернуть для переднезаднего снимка рентгеновскую трубку так, чтобы получить истинное изображение суставной щели. При этом для сравнения делают рентгеновские снимки обоих коленных суставов. Дегенеративная болезнь в противоположном суставе может иметь диагностическое значение, предполагая возросшую вероятность разрыва краниальной крестовидной связки, по сравнению с собаками, у которых подобных нарушений в суставах не обнаружено.
животное диагностика рентгеновский
Рис.1. Рентгенограммы коленного сустава в боковой проекции
Рентгенологические признаки разрыва ПКС обусловлены смещением мыщелков большеберцовой кости вперед по отношению к бедренной кости.
Рентгенограммы могут также продемонстрировать участки костей у молодых животных с рваными ранениями, а также краниальный подвывих возвышенности большеберцовой кости относительно мыщелков бедренной кости. При рентгенографической диагностике важное значение имеет оценка состояния межмыщелковой ямки. У собак с хронической нестабильностью коленного сустава, ассоциированной с разрывом ПКС, межмыщелковая ямка постепенно сужается, в связи с развитием остеофитов на внутренней ее поверхности. Врожденная узость или деформация межмыщелковой ямки также может быть причиной разрыва самой ПКС или же трансплантатов, использованных для ее реконструкции. Несмотря на этот факт, влияние стеноза межмыщелковой ямки на результат интраартикулярной реконструкции ПКС у собак неизвестно. На обычных рентгенограммах коленного сустава в краниокаудальной или каудокраниальной проекциях ямка различима неотчетливо. Однако она хорошо видна при укладке собаки в спинном лежачем положении, при согнутом бедре и коленном суставе, направляя ось излучения перпендикулярно бедренным мыщелкам. Рентгенографию проводят в двух проекциях - прямой и боковой Линденбратен Л.Д., Наумов Л. Б.// Медицинская рентгенология. -М.: Медицина, 1984. С. 113..
Полученные снимки оценивались по следующим показателям:
Изменение оси бедренной кости к большеберцовой
Увеличение или уменьшение суставной щели.
Смещение суставных поверхностей относительно друг друга и оси сустава.
Наличие хондроматозных наростов на суставных поверхностях и коленной чашке.
Наличие повреждений суставных поверхностей в виде отслоения гиалинового хряща («суставная мышь»), изменения конфигурации мыщелков и коленной чашки.
Смещение сезамовидной кости подколенной мышцы дистально относительно горизонтального уровня плато большеберцовой кости.
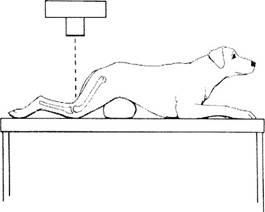
Рис. 2. Схематическое изображение правильной позиции животного для получения рентгенограммы межмыщелковой ямки. Животное зафиксировано в грудном лежачем положении, для приподнятия живота использована подушка.
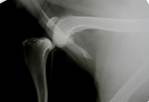

Рис.3. а - рентгенограмма коленного сустава собаки с разрывом ПКС; б - рентгенограмма коленного сустава собаки после проведения тройной остеотомии голени

Рис.4. Разрыв передней крестовидной связки (смещение центра мыщелков бедренной кости относительно центра плато большеберцовой кости). Уменьшение угла между осью диафиза большеберцовой кости и плато.
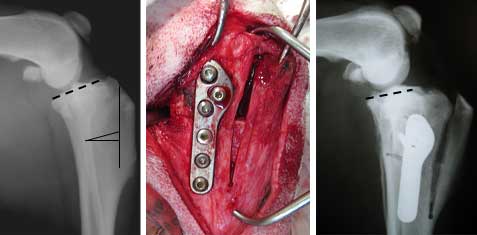
Рис.5. Стабилизация коленного сустава по методу ТОТ
Стабилизация коленного сустава происходит за счет увеличения угла между осью диафиза и плато большеберцовой кости, а так же за счет смещения бугристости большеберцовой кости, которая тянет прямую связку надколенника и коллатералные связки коленной чашки краниально, что так же способствует стабилизации коленного сустава.
Артрография коленного сустава необходима, когда обычные методы клинического и рентгенографического исследования недостаточны для распознавания поражения коленного сустава. Пункцию производят с наружной стороны приблизительно на уровне середины надколенника немного кзади от суставной поверхности коленной чашки. Место укола обезболивают 1% раствора новокаина. Проверяют новокаином положение иглы (как при артрографии тазобедренного сустава). Суставную жидкость и раствор новокаина перед инъекцией контрастного вещества извлекают, надавливая на верхний заворот и снизу сустава. После возможного опорожнения в полость сустава вводят 3-4 мл раствора кардиотраста (уротраста или триомбрина). Иногда при введении контрастного вещества верхний заворот сдавливают турами эластичного бинта. Делают нужное количество рентгеновских снимков, заготовив заранее соответствующее количество кассет, так как тень контрастного вещества через 20 минут почти полностью исчезает. Изготовляют соответствующий снимок в зависимости от условий в том или ином положении 1) переднезадний снимок при слегка каудально направленной трубке, коленный сустав разогнут; 2) боковой внутренне-наружный снимок. Ошибки в технике выполнения возникают при неравномерном распределении контрастного вещества, чаще всего от того, что забывают после инъецирования произвести несколько пассивных движений. Возможно также, что движения невыполнимы из-за блокады или ограничения подвижности.
Самым точным на сегодняшний день методом для диагностики поражения связочного аппарата и менисков коленного сустава является магнитно-резонансная томография (МРТ).
В определенных случаях может быть использована артроскопия. Эта хирургическая процедура заключается во введении в полость сустава специального прибора с микровидеокамерой. Она незаменима при подозрении надрыва ПКС и травмы менисков Ягников С.А. Стабилизация коленного сустава у собак при разрыве передней крестообразной связки. «Ветеринарная клиника». 2005,1, 26-29..
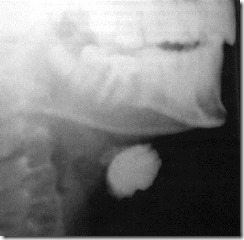
Рентгенограмма левой половины нижней челюсти. Кортикальная пластинка (1), зубы (2), крупнопетлистое губчатое вещество в области тела нижней челюсти (3).
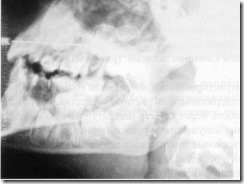
Рентгенограмма правой половины нижней челюсти ребенка 4 лет. Едва заметные признаки минерализации зачатка постоянного нижнего пятого зуба (обозначен стрелкой).

Ортопантомограмма ребенка 7 лет. Фолликул второго постоянного моляра (1), полость зуба (2) и канал корня (3) постоянного первого моляра, несформированные корни первого постоянного премоляра и остатки фолликула у его верхушки (4), воздушный столб верхних дыхательных путей (5).
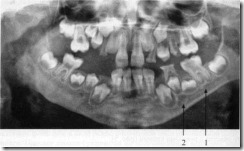
Нижнечелюстной канал (1) и ментальное отверстие (2) на ортопантомограмме ребенка 8 лет.

Проекция на лице верхних и нижних зубов, используемая при дентальной рентгенографии
Дентальная рентгенография

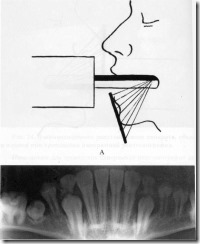
Взаимоотношение рентгеновского аппарата, объекта и пленки при исследовании зубов на верхней челюсти.

Взаимоотношение рентгеновского аппарата, объекта и пленки при исследовании фронтальных зубов на нижней челюсти.
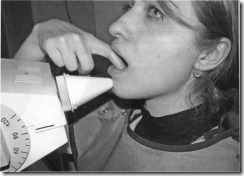
Взаимоотношение рентгеновского аппарата, объекта и пленки при исследовании боковых зубов на нижней челюсти.

Взаимоотношение рентгеновского аппарата, объекта и пленки при проведении дентального снимка «вприкус».

Три типа рассасывания корней молочных зубов: I -равномерное уменьшение длины корней, II – неравномерное и III – рассасывание бифуркации.
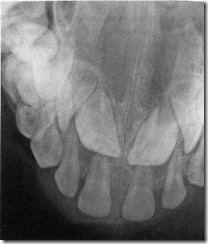
Положение зачатков постоянных резцов на детальной рентгенограмме 6 летнего ребенка. Рассасываение корней верхних центральных молочных резцов по первому типу.
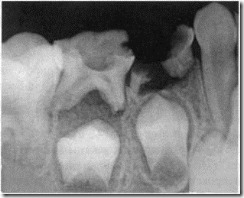
Разрушение кариозным процессом IV и V зубов на; нтальной рентгенограмме 8 летнего ребенка. Рассасывание корн четвертого молочного зуба по третьему типу, пятого – по первом
Взаимоотношение рентгеновского аппарата, объекта и пленки при проведении панорамной рентгенографии.
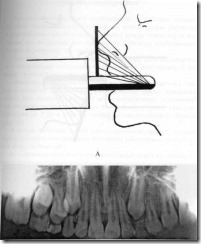
Схема положения рентгеновской трубки в полости рта пациента при проведении панорамной рентгенографии верхнего зубного ряда и его изображение на снимке.
Положение рентгеновской трубки при проведен! панорамной рентгенографии нижнего зубного ряда и его изо ражение на снимке. Схема положения рентгеновской трубки полости рта пациента при проведении панорамной рентгене рафии нижнего зубного ряда и его изображение на сити.
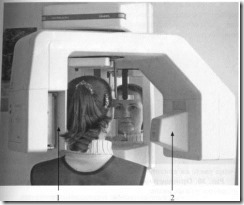
Положение головы обследуемого по отношению к кассете с пленкой (1) и рентгеновской трубке (2) при ортопантомографическом исследовании.
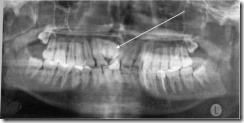
Ортопантомограмма ребенка 15 лет с аномалией положения верхних фронтальных зубов, оттесненных в стороны внутричелюстной опухолью – одонтомой (обозначена стрелкой).
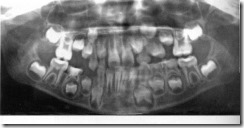
Ортопантомограмма ребенка 8 лет при нормальном развитии зубных рядов.
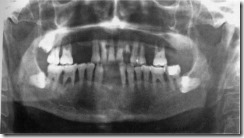
Ортопантомограмма больного 38 лет с хроническим генерализованным пародонтитом, характеризующая степень атрофии альвеолярной костной ткани. Ретенция и дистопия восьмых зубов на нижней челюсти с обеих сторон и на верхней челюсти справа, частичная вторичная адентия.

Ортопантомограмма больной 17 лет с мезиальным прикусом в сочетании с открытым, выполнения на этапе ортодонтического лечения.

Ортопантомограмма нуждающегося в ортопедическом лечении больного 32 лет с вторичной адентией в области левой половины верхнего зубного ряда.

Взаимоотношение обследуемого, рентгеновского я парата и пленки при рентгенографии верхней челюсти (носо-подбородочная укладка).
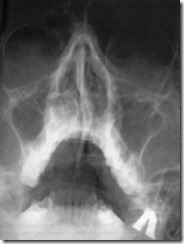
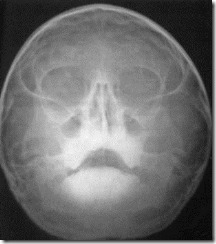
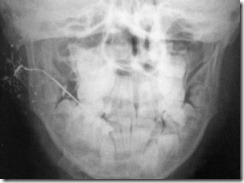
Рентгенограмма лицевого скелета, выполненная в носо-подбородочном положении для оценки состояния верхней челюсти. Определяется снижение воздушности правой верхнечелюстной пазухи и клеток решетчатого лабиринта, уплотнение носовых раковин, искривление носовой перегородки и смещение ее влево.
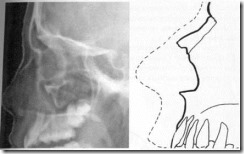
Рентгенограмма лицевого скелета в профиль и ее схематическое изображение.
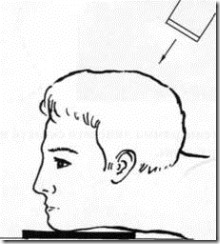
Взаимоотношение обследуемого, рентгеновского aппарата и пленки при рентгенографии верхней челюсти в аксиальной проекции.
Рентгенограмма лицевого скелета, выполненная в аксиальной проекции.

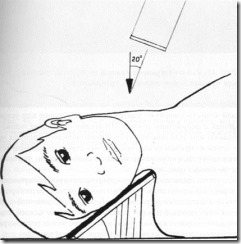
Взаимоотношение обследуемого, рентгеновского аппарата и пленки при обзорной рентгенографии нижней челюсти (носо-лобная укладка).

Рентгенограмма лицевого скелета пациента 15 лет выполненная в носо-лобном положении для оценки состояния нижней челюсти.
Взаимоотношение обследуемого, рентгеновского аппарата и пленки при рентгенографии нижней челюсти.
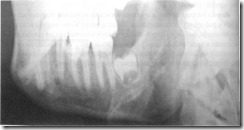
Рентгенограмма нижней челюсти проведена с соблюдением основных методических требований.

Методика рентгенографического исследовании височно-нижнечелюстного сустава с закрытым и открытым ртом.
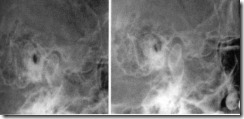

Рентгенограммы в укладке по Шюллеру со схематическим изображением височно-нижнечелюстного сустава при закрытом (А) и открытом рте (Б).

Методика выполнения телерентгенограммы черепа
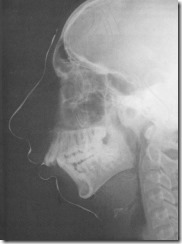
Телерентгенограмма больного Д. с недоразвитием нижней челюсти
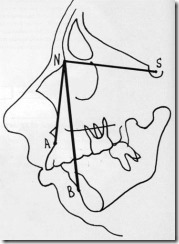
Неизмененная на телерентгенограмме больного Д. в» личина угла SNA при уменьшении угла SNB свидетельствует нормальном положении в черепе верхней челюсти и дистально) смещении нижнечелюстной дуги.
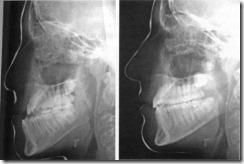
Телерентгенограммы больного 16 лет до (А) и после устранения выдвижения кпереди нижней челюсти (Б).
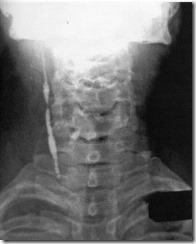
Рентгенограмма с искусственным контрастированием, уточняющая направление врожденного свища подчелюстной слюнной железы справа у больного Н. Отмечается тугое наполнение рентгеноконтрастным веществом линейного свищевого хода неравномерной ширины.
Рентгенограмма нижней челюсти пациента 15 лет с контрастным веществом, введенным в опухолевидное образование подподбородочной области, подтверждающее наличие срединной кисты шеи.
Рентгеновские сиалоаденограммы в прямой и боковой проекциях больного 11 лет с хроническим паренхиматозным паротитом (прямая и боковая проекции). Внутрижелезистые протоки проходимы, дефект заполнения правой околоушной слюнной железы контрастным веществом, в конечных отделах заполняются мелкие полостные образования разной величины и формы.
Аппарат для проведения компьютерной томографии.

Компьютерная томограмма черепа: аксиальные срезы на разной глубине с увеличением, реконструкцией в режиме костной ткани при восстановлении нижней челюсти.
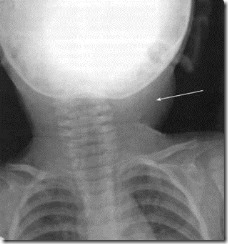
Тень мягкотканого опухолевого образования однородной структуры в области боковой поверхности шеи слева на рентгенограмме больного А.
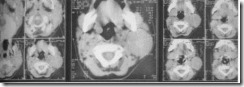
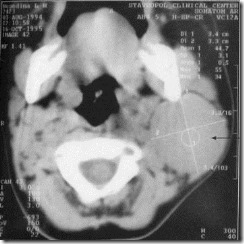
Компьютерная томограмма больного А. с опухолью шеи. Слева однородное, солидное образование размером 3,5 см в диаметре, округлой формы с четким контуром. По результатам денситометрии ее плотность в соответствии со шкалой Haunsfild равняется 44,7 ед. Н.
Компьютерная томограмма пациента 11 лет с фиброзной остеодисплазией височной кости слева. Толщина височной кости слева в 2-3 раза толще противоположной стороны.
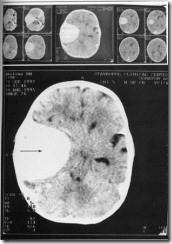
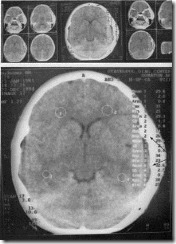
Компьютерная томограмма пациента с опухолью головного мозга. В височно-теменной области справа определяется пристеночное уплотнение тканей однородной структуры, широким основанием прилежащее к костной ткани (обозначено стрелкой). С учетом серийных срезов можно предполагать наличие менингиомы.

Магнитно-резонансная томограмма левого височно-нижнечелюстного сустава пациента с хроническим артритом, при закрытом (А) и открытом рте (Б). На серийных снимках выделены белой рамкой по одному срезу и представлены в увеличенном изображении.
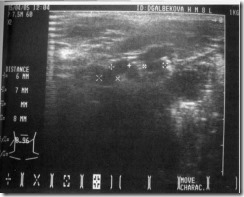
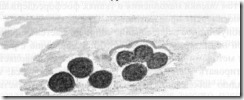
Ультразвуковая компьютерная томограмма больного с лимфаденитом подчелюстной области справа (А) и схематическое изображение выявленного объекта (Б). Эхокартина: на уровне угла нижней челюсти справа определяется реакция регионарных лимфатических узлов в виде группы гипоэхогенных округлых дополнительных структур однородной плотности, с четкими ровными контурами.

Дентальная рентгенограмма альвеолярного отростка верхней челюсти. Разрушение кариозным процессом контактных поверхностей коронок верхнего первого и второго премоляров.

Дентальная рентгенограмма бокового фрагмента альвеолярной части нижней челюсти. Разрушение коронки нижнего первого моляра кариозным процессом и сообщение очага поражения твердых тканей с полостью зуба.

Дентальная рентгенограмма альвеолярного отростка верхней челюсти. Расширение периодонтальной щели в области верхнего первого премоляра и незначительное просветление костной ткани вокруг его верхушки, дефект коронки за счет глубокого кариозного поражения, полость зуба и канал корня заполнены пломбировочным материалом до верхушки корня.
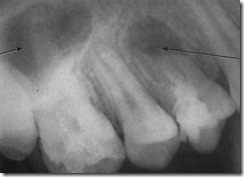
Дентальная рентгенограмма альвеолярного отростка верхней челюсти. Очаг деструкции костной ткани с четким контуром в области верхушек корней верхнего первого премоляра (1), у корней шестого зуба просматривается наполненная воздухом лакуна верхнечелюстной пазухи (2).

Ортопантомограмма больного 9 лет с фолликулярной кистой нижней челюсти слева. Дефект костной ткани нижней челюсти слева с четким контуром, ограниченный зоной склероз Зачатки постоянного клыка и премоляров, расположенные в зоне деструктивного поражения, оттеснены к нижнему краю челюсти.

Дентальная рентгенограмма больного с радикулярной кистой верхней челюсти от верхнего бокового резца. Выведение рентгеноконтрастного пломбировочного материала через канал бокового резца в полость околокорневой кисты – ошибочная попытка лечить кисту большого размера консервативным способом.

Обзорная рентгенограмма лицевого скелета и дентальный снимок фронтального участка альвеолярного отростка верхней челюсти больного 11 лет с левосторонней расщелиной верхней губы и неба. Асимметрия грушевидных отверстий и искривление носовой перегородки, изменение формы верхнего зубного ряда и аномалия положения зубов по обе стороны от дефекта альвеолярного отростка.
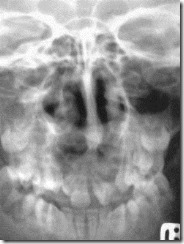
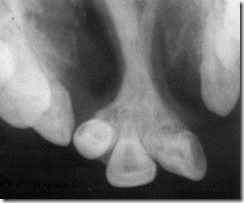
Обзорная рентгенограмма лицевого скелета и дентальный снимок фронтального участка альвеолярного отростка верхней челюсти больного 12 лет с двусторонней расщелиной верхней губы и неба. Аномалия формы верхнего зубного ряда, двусторонний дефект альвеолярного отростка и твердого неба, аномалия формы и положения верхних фронтальных зубов.
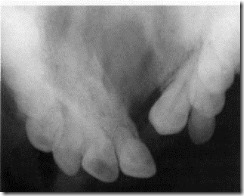
Дентальная рентгенограмма бокового участка верхнего зубного ряда пациента 15 лет с ретенцией и дистопией постоянного верхнего клыка. Его место в зубном ряду занимает разрушенный кариозным процессом молочный клык, у верхушки корня которого определяется очаг деструкции костной ткани с ровным четким контуром.
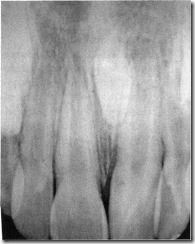
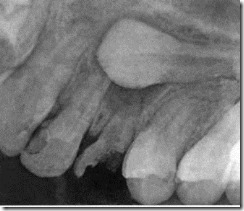
Дентальная рентгенограмма фронтального участка верхнего зубного ряда пациента 13 лет с аномалией положения верхних центральных резцов, обусловленная сверхкомплектным ретинированным зубом. Корни верхних центральных резцов разведены в стороны, между ними определяется рентгеноконтрастное образование овальной формы с ровным контуром, соответствующее по плотности коронковой части зуба.

Ортопантомограмма больного 14 лет. Сверхкомплектный зуб во фронтальном участке верхнего зубного ряда (1), вызвавший смешение и задержку прорезывания постоянного верхнего левого центрального резца (2).
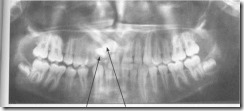
Ортопантомограмма больного 15 лет с одонтомой верхней челюсти справа, вызвавшей ретенцию и дистопию верхнего правого клыка. Одонтома в виде плотного неоднородной структуры образования между корнями верхнего центрального и бокового зубов справа (1), над нею располагается в полугоризонтальной позиции верхний правый клык со сформированным корнем (2).
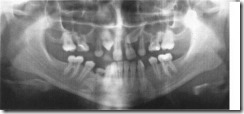
Ортопантомограмма больного 11 лет. Аномалия положения верхних постоянных резцов, ретенция и дистопия верхних клыков. Первичная адентия верхних постоянных боковых резцов и первых премоляров. Первичная адентия постоянных нижних первых премоляров и вторых моляров.
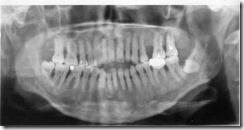
106. Ортопантомограмма больного 18 лет с открытым прикусом. Нарушение смыкания зубных рядов в пределах резцов, клыков и первых премоляров.
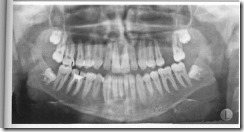
Ортопантомограмма больного 16 лет с нарушением соотношения зубных рядов по III классу классификации Энгля в сочетании с открытым прикусом. Выдвижение нижнего зубного ряда кпереди вместе с шестыми зубами и разобщение прикуса на всем протяжении зубных рядов. Артикуляция сохраняется только на седьмых зубах.
![]()
Ортопантомограмма больного Г. 16 лет со скученным положением верхних зубов и мезиальным соотношением зубных рядов в сочетании с открытым прикусом.
![]()
Обзорная рентгенограмма лицевого скелета подростка 17 лет с перекрестным прикусом. Асимметричная форма нижнечелюстной дуги в результате укорочения тела и ветви нижней челюсти слева. Нарушение формы и взаимоотношения зубных рядов.

Телерентгенограмма лицевого скелета больного 16 лет с аномалией положения верхних зубов, укорочением продольного размера верхнего зубного ряда и открытым прикусом.
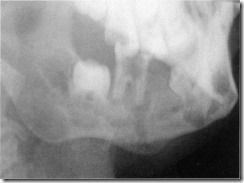
Рентгенограмма нижней челюсти ребенка 8 лет с одонтогенным периоститом. Разрушение кариозным процессом коронки первого нижнего моляра. Очаг деструкции костной ткани вокруг его переднего корня имеет продолжение до нижнего края тела челюсти, где определяется тень отслоенной от кости надкостницы в виде полукруглого образования, примыкающего к компактному слою широким основанием.
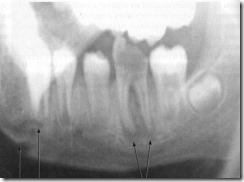
Рентгенограмма больного 13 лет с острым остеомиелитом нижней челюсти. Очаги деструкции костной ткани у корней разрушенного кариозным процессом первого моляра (1), распространяющиеся на губчатое вещество (2) и компактный слой (3) тела нижней челюсти.
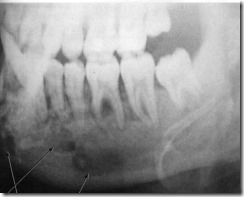
Рентгенограмма нижней челюсти больного 19 лет с хроническим деструктивным остеомиелитом нижней челюсти. Множественные очаги деструкции костной ткани тела нижней челюсти (1). Кортикальный слой в результате деструкции теряет свои очертания (2). В разрушенных участках губчатой ткани определяются фрагменты повышенной плотности разной величины -секвестры (3).

Рентгенограмма нижней челюсти больной Н. 5 лет с хроническим остеомиелитом на этапе выздоровления. В области тела нижней челюсти вокруг зачатков постоянных зубов отмечается формирование молодой костной ткани.
Рентгенограммы височно-нижнечелюстного сустава больного с острым артритом при закрытом (А) и открытом рте (Б). Неравномерное сужение передне-верхних отделов суставной щели при закрытом рте (обозначено стрелкой).
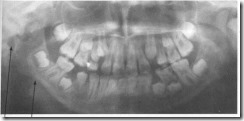
Ортопантомограмма больного с деформирующим артрозом височно-нижнечелюстного сустава справа. Гипоплазия костной структуры ветви и тела нижней челюсти справа – симптом «каблучка» (1), укорочение, гипоплазия и изменение формы суставной головки (2).

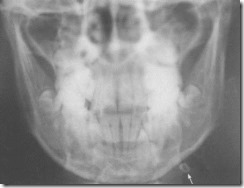
Рентгенограммы височно-нижнечелюстных суставов справа (А) и слева (Б) больного с правосторонним анкилозом. Отсутствие рентгеновской суставной щели в области правого височно-нижнечелюстного сустава и уплотнение в этой зоне костной ткани вследствие остеосклероза.
|
|
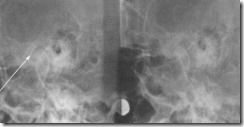
Рентгенограммы лицевого скелета больного со слюннокаменной боленью левой подчелюстной слюнной железы. Округлой формы рентгеноконтрастная тень инородного тела в подчелюстной области слева обозначена стрелкой.
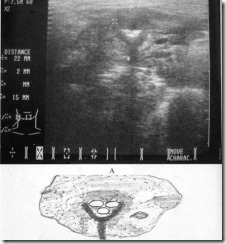
УЗИ больного со слюннокаменной болезнью подчелюстной слюнной железы и схематическое изображение выявленных конкрементов. Эхо-картина: подчелюстная слюнная железа увеличена в размере с волнистым и неровным контуром, признаками диффузного понижения эхоплотности паренхимы железы и наличием в центральном отделе трех округлых дополнительных структур (конкрементов).

Обзорная рентгенограмма лицевого скелета больного К. с огнестрельным ранением (укладка в носо-лобном положении). Рентгеноконтрастное инородное тело в проекции правой верхнечелюстной пазухи однородной структуры, с четким контуром, более плотное чем ткани зуба.
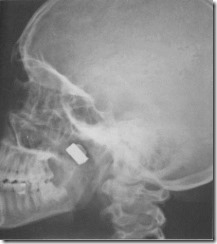
Обзорная рентгенограмма лицевого скелета больного К. с огнестрельным ранением (боковая проекция). Прямоугольной формы рентгеноконтрастное инородное тело, имеющее плотность металла, располагается за задней стенкой верхнечелюстной пазухи.
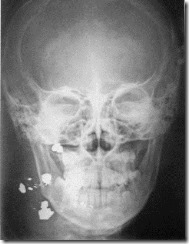
Обзорная рентгенограмма лицевого скелета больного А. с ранением челюстно-лицевой области из охотничьего ружья (укладка в носо-лобном положении). Рентгеноконтрастные ранящие предметы разной величины и формы (картечь) в области мягких тканей правой половины лица имеют плотность металла и четкие контуры.
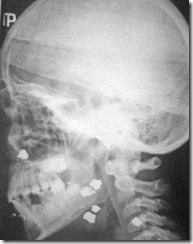
Обзорная рентгенограмма лицевого скелета больного А. с ранением челюстно-лицевой области из охотничьего ружья (боковая проекция). Наряду с мелкими инородными телами в виде точечных образований в нижней трети лица определяются шесть более крупных рентгеноконтрастных инородных тел.
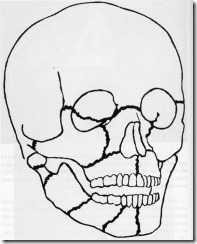
Вероятная локализация переломов челюстных костей при травме.
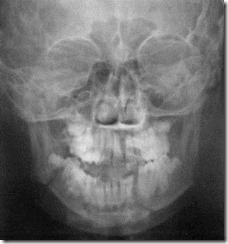
Обзорная рентгенограмма лицевого скелета больного Ю. с двусторонним переломом нижней челюсти (укладка в носо-лобном положении). Нарушение целостности костной ткани нижней челюсти в области угла справа и ментальной области слева, формирование по линии перелома ступеньки в контуре нижнего края челюсти за счет смещения вниз среднего отломка челюсти.

Обзорная рентгенограмма лицевого скелета больного К. с множественным переломом нижней челюсти (укладка в носо-лобном положении). Нарушение целостности костной ткани по линии двойного перелома тела нижней челюсти (1 и 2) и нарушение контура дистальных отделов нижней челюсти в результате двустороннего перелома мыщелковых отростков (3, 4).
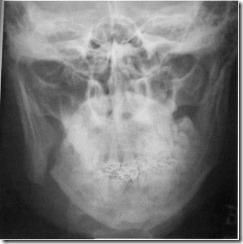
Обзорная рентгенограмма лицевого скелета больного Ю. с переломом в области угла нижней челюсти справа после репозиции и фиксации с использованием двучелюстных назубных шин и эластической тяги по принципу Тигирштедта. Неудовлетворительный результат лечения: выраженное смещение лишенного зубов дистального фрагмента (ветви) после консервативного способа репозиции и фиксации челюстных отломков.
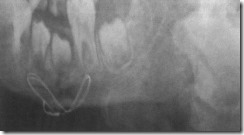
Обзорные рентгенограммы лицевого скелета больного С. с оскольчатым переломом тела нижней челюсти справа после хирургического лечения. Репозиция и фиксация костных отломков тела нижней челюсти проволочной петлей.
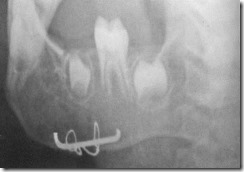
Рентгенограмма нижней челюсти больного Я. с переломом тела нижней челюсти после хирургического лечения с использованием накостной металлической скобы и проволочных швов: обеспечено полное сближение между собой костных отломков.

Рентгенограмма нижней челюсти больного Ж. с переломом ветви нижней челюсти после хирургической репозиции и фиксации отломков внутрикостной спицей.
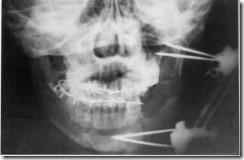
Обзорная рентгенограмма лицевого скелета больного Д. с переломом ветви нижней челюсти справа. Результат хирургического лечения с использованием внеротового компрессионно-дистракционного аппарата и назубных проволочных шин с эластической тягой.
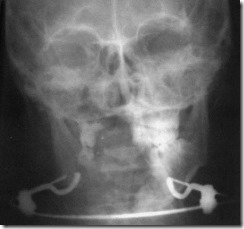
Обзорная рентгенограмма лицевого скелета больного Ч. с дефектом подбородочного отдела и тела нижней челюсти после огнестрельного ранения. Фрагменты нижней челюсти фиксированы с помощью аппарата Рудько.
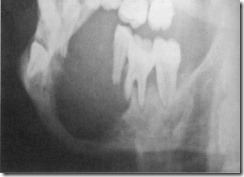
Рентгенограмма нижней челюсти больного 17 лет с гиперпаратиреоидной остеодистрофией (болезнью Реклингаузе-на). Округлой формы участок деструкции в области тела нижней челюсти с размытым контуром без четкого отграничения от здоровой костной ткани.
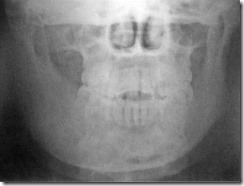
Обзорная рентгенограмма лицевого скелета больного с фиброзной дисплазией нижней челюсти справа. Равномерное увеличение костной плотности и контура правой половины нижней челюсти без четкого отграничения от здоровых участков челюстной кости слева.
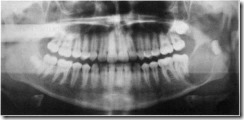
Ортопантомограмма больного с амелобластомой в области угла нижней челюсти слева. Очаг деструкции костной ткани округлой формы в области угла нижней челюсти слева окружен светлым ободком склерозированной костной ткани. Отмечается смещение к задней стенке полостного образования зачатка левого восьмого зуба. Корни нижнего седьмого зуба оттеснены кпереди до соприкосновения с корнями соседнего нижнего шестого зуба.
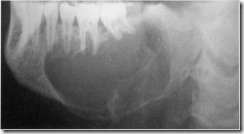
Рентгенограмма правой половины нижней челюсти больного с амелобластомой. Обширный очаг деструкции костной ткани от клыка до середины ветви с четким контуром окружен плотным ободком склерозированной костной ткани. Выраженная деформация контура нижней челюсти, имеющая характер вздутия в области тела, угла и ветви.
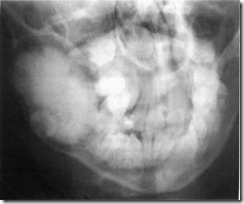
Обзорная рентгенограмма лицевого скелета больного X. 11 лет с твердой сложной составной одонтомой. Рентгено-контрастное образование в области угла и ветви нижней челюсти справа, отграниченное от здоровых участков челюстной кости полоской склерозированной.

Рентгенограмма нижней челюсти больного X. 11 лет с одонтомой нижней челюсти. В нижнем полюсе рентгеноконт-растного образования, располагающегося в области угла и ветви, определяется коронка постоянного моляра с несформированными.
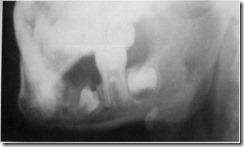
Рентгенограмма нижней челюсти больного с периферической формой остеобластокластомы. Краевой дефект альвеолярного отростка с четким нижним контуром в результате рассасывания костной ткани над зачатком постоянного пятого зуба.
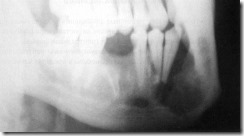
Рентгенограмма нижней челюсти больного с центральной формой остеобластокластомы. Деструкция костной ткани тела нижней челюсти в области четвертого и третьего зубов имеет характер многокамерного образования с четким контуром и линией остеосклероза, ограничивающей отдельные полости.

Обзорная рентгенограмма лицевого скелета больного Е.с центральной остеобластокластомой подбородочного отдела и левой половины нижней челюсти. Форма нижней челюсти резко изменена новообразованием, имеющим характер многокамерного образования очерченного зоной склероза костной ткани.
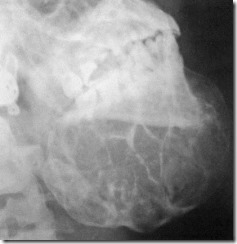
Боковая рентгенограмма лицевого скелета больного Е. с центральной остеобластокластомой подбородочного отдела и левой половины нижней челюсти. Новообразование, очерченное зоной склероза костной ткани, имеет характер многокамерного образования изменяющего форму нижней челюсти.
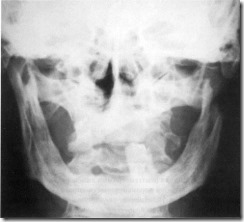
Обзорная рентгенограмма лицевого скелета больной Н. 65 лет с остеолитической формой остеогенной саркомы ветви нижней челюсти слева. Деструктивное поражение мыщелкового отростка нижней челюсти слева с нечеткими размытыми границами.
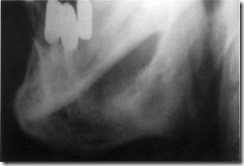
Рентгенограмма нижней челюсти больного с фибросаркомой тела нижней челюсти. Очаги деструктивного поражения тела нижней челюсти от ментального отверстия до угла с размытыми нечеткими границами.
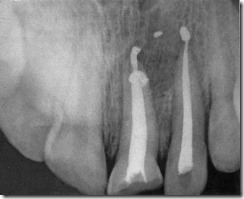
Дентальная рентгенограмма фронтального участка альвеолярного отростка верхней челюсти пациента после лечения центрального и бокового резцов по поводу хронического периодонтита.
Протокол:
На дентальной рентгенограмме альвеолярного отростка верхней челюсти определяется дефект 1/3 коронковой части центрального резца, связанный с полостью зуба, равномерное расширение периодонтальной щели по всей длине корней центрального и бокового резцов. Каналы корней центрального и бокового резцов широкие, заполнены пломбировочным материалом с частичным выведением его за верхушку. У верхушек корней этих зубов сформировавшийся очаг деструкции костной ткани с нечетким контуром.
Примеры описания рентгенограммы
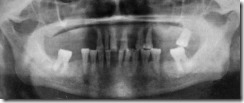
Ортопантомограмма пациентки 64 лет с хроническим генерализованным пародонтитом тяжелой степени.
Протокол:
На ортопантомограмме вторые нижние моляры наклонены в сторону отсутствующих нижних первых моляров, корни премоляров оголены на 1/2, резцов- на 2/3. Вокруг корней определяются глубокие костные карманы и признаки остеосклероза. Альвеолярный край нижней челюсти сглажен и не имеет естественной зубчатости в межзубных промежутках. Определяется атрофия альвеолярного отростка обеих челюстных костей, остеопороз преимущественно горизонтального типа смешанного генеза (инволютивный и одонтогенный).
Примеры описания рентгенограммы
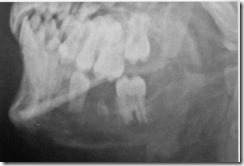
Рентгенограмма нижней челюсти больного с одонтогенным остеомиелитом после удаления причинного зуба.
Протокол:
На рентгенограмме нижней челюсти определяется лунка удаленного шестого зуба с размытыми нечеткими стенками. Отмечается неравномерная деструкция костной ткани тела челюсти от клыка до второго моляра. Очаг поражения представлен участками пониженной плотности без четких контуров с островками остеонекроза (единичными мелкими секвестрами) чередующимися с очагами повышенной плотности (остеосклероза). Компактный слой в области нижнего края челюсти разрушен на ограниченном участке, околочелюстные мягкие ткани уплотнены.
Заключение: указанная рентгенологическая картина соответствует переходу острого одонтогенного остеомиелита нижней челюсти в хроническую стадию.
Примеры описания рентгенограммы
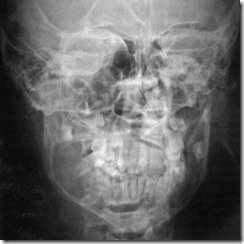
Обзорная рентгенограмма лицевого скелета больного с амелобластомой тела, угла и ветви нижней челюсти справа.
Протокол:
На обзорной рентгенограмме лицевого скелета в носо-лобной проекции в области тела, угла и частично ветви челюсти справа определяется овальной формы очаг деструкции костной ткани с признаками вздутия челюстной кости и истончения ее кортикального слоя. Дефект костной ткани однородной структуры с четкой полосой остеосклероза по всему периметру.
Заключение: рентгенологическая картина доброкачественной мягкотканной опухоли, соответствующая по всем признакам амелобластоме.
Рентгеновский снимок при пневмонии. На фотографии представлен рентгеновский снимок, который можно описать следующим образом: Уменьшены объемы нижних долей обоих легких. Прозрачность их снижена за счет наличия уплотнения в паренхиме, полости распада легочной ткани справа и плевральных паракостальных наложений слева. Признаки наличия свободного газа наддиафрагмальнойй. Корни с не совсем четкой структурой, уплотнены, правый расширен в хвосте. Костодиафрагмальные синусы справа свободны, слева не раскрываются. Тень сердца без особенностей. Заключение: Правосторонняя нижнедолевая деструктивная пневмония, левосторонняя нижнедолевая пневмония осложненная гидропневмотораксом. 2
Рентгеневский снимок после оперативного вмешательства с описанием На фотографии представлен рентгеновский снимок, его описание: Снижена прозрачность легочной ткани левого легкого за счет уплотнения паренхимы С-9, С-10 и плевральных паракостальных наложений. Линейная ткань суп сегментарного ателектаза в проекции С-2. Корень с не совсем четкой структурой. Костодиафрагмальные синусы полностью не раскрываются передние. Справа - горизонтальные уровень наддиафрагмальнойй, в 4-м межреберье. Корень структурен. Костодиафрагмальные синусы не раскрываются наружные. Тень сердца расширена, аорта уплотнена, с кальцием в стенке, талия сглажена. Рекомендовано: проведение УЗИ плевральной полости справа. 3
Снимок рентгеновский при плеврите с описанием На фотографии представлен рентгеновский снимок. Описание: Снижена прозрачность нижней доли левого легкого за счет наличия осумкования в плевральной полости, по задней грудной стенке, на уровне угла лопатки. Легочной рисунок обогащен за счет при бронхиальных и периваскулярных уплотнений, сгущен в нижних отделах слева. Корни с не совсем четкой структурой, уплотнены, с кальцинатами. Костодиафрагмальные синусы справа свободны, слева не раскрываются (жидкость). Тень сердца несколько расширена влево, аорта уплотнена, с кальцием в стенке. Заключение: Плеврит слева. 4

Рентгеновский снимок при осумкованном плеврите с описанием На фотографии представлен рентгеновский снимок с картиной перенесенного туберкулеза. Описание самого снимка: Снижена прозрачность легочной ткани С9-10 справа за счет уплотнения паренхимы. Легочной рисунок обогащен за счет перибронхиальных и периваскулярных уплотнения, сгущен в нижних отделах справа. Корни с не совсем четкой структурой, смещены книзу, с кальцинатами. Костодиафрагмальные синусы свободны. Тень сердца без особенностей, аорта уплотнена, с кальцием в стенке. 6
РЕНТГЕНОГРАММА ОРГАНОВ ГРУДНОЙ ПОЛОСТИ БОЛЬНОГО С ЭМФИЗЕМОЙ ЛЕГКИХ И ХРОНИЧЕСКИМИ ЛЕГОЧНЫМ СЕРДЦЕМ Рентгенограмма органов грудной полости больного с эмфиземой легких и хроническими легочным сердцем (прямая проекция): сердце имеет относительно небольшие размеры, дуга легочного конуса (указана стрелкой) выбухает, корни расширены за счет крупных ветвей легочных артерий, периферический сосудистый рисунок легких обеднен 11
Гангрена лёгких Гангрена - одно из самых сложных гнойных заболеваний лёгких. Эта болезнь представляет собой гибель сгнившей ткани лёгкого по причине проникновения и развития в нём инфекции, вызывающей процесс нагноения. Этот процесс сопровождается сильной интоксикацией всего организма человека. Заболевание сопровождается обильным выделением гнилостной мокроты со сгустками крови и кусочками омертвевших тканей больного лёгкого. 12
Рак верхушки легкого с синдромом Панкоста Опухоль Панкоста или опухоль верхней борозды легкого (это название чаще употребляется в англоязычной литературе) рак первого (верхушечного) сегмента лёгкого с синдромом Панкоста. Растущая опухоль может сдавливать или прорастать плечеголовную вену (лат. v. brachiocephalica), подключичную артерию (лат. a. subclavicularis), диафрагмальный нерв (лат. n. phrenicus), возвратный гортанный нерв (лат. n. laryngeus recurrens), блуждающий нерв (лат. n. vagus); типично сдавление или прорастание звездчатого ганглия (лат. ganglium cervicotoracicum s. stellatum), что обуславливает симптоматику синдрома Горнера. 15
Перкуссия над однородной воздушной тонкостенной полостью такоже дает долгий, низкий и громкий звук, к тому же еще музыкального тона за счет дополнительно возникающих обертонов, гармоничных основному перкуторному тону. Такой перкуторный звук называют тимпаническим, так как он напоминает звук, возникающий при ударе в барабан (тимпан он). Тим-панический звук в норме возникает при перкуссии живота, поскольку брюшная полость заполнена содержащими газ петлями кишки, а т^коже при перкуссии в самой нижней части передней поверхности левой половины грудной клетки над «воздушным пузырем» желудка (пространство Траубе). 19 Эмфизема лёгких
Феохромоцитомы надпочечников. Рентгенография: образование в надпочечнике деформирует верхний полюс почки и отделено от него тонким слоем клетчатки. 25 Рентгенография: образование в надпочечнике деформирует верхний полюс почки и отделено от него тонким слоем клетчатки.
Периферический рак легкого На рентгенограммах органов грудной клетки в прямой, правой боковой проекциях, томограммах правой верхушки выявлено округлое образование прилежащее широким основанием к боковой стенке. Размеры 13 х 9 см, с достаточно четкими, полицикличными контурами; однородное. 26 прямая пр. боковая пр.















